合作客户/
拜耳公司 |
同济大学 |
联合大学 |
美国保洁 |
美国强生 |
瑞士罗氏 |
相关新闻Info
推荐新闻Info
-
> 表面张力对机械结合面接触载荷、真实接触面积以及接触刚度的影响规律(四)
> 表面张力对机械结合面接触载荷、真实接触面积以及接触刚度的影响规律(三)
> 表面张力对机械结合面接触载荷、真实接触面积以及接触刚度的影响规律(二)
> 表面张力对机械结合面接触载荷、真实接触面积以及接触刚度的影响规律(一)
> 一种改进的CSF模型:用于SPH流体仿真的光滑表面张力模拟(二)
> 一种改进的CSF模型:用于SPH流体仿真的光滑表面张力模拟(一)
> 减弱贾敏效应的方法|表面活性剂改善贾敏效应实验
> 贾敏效应实验方法与步骤、结果
> 贾敏效应机理、影响因素及其在低渗透油藏开发中的危害(一)
> 面向高效环保灭火剂的界面张力最小化:短链氟碳复配体系的设计与解析(四)
肺内液表面张力的作用、临床意义及测量方法(一)
来源: 《医用生物力学》 浏览 1160 次 发布时间:2025-01-07
摘要:目的临床多种肺部疾病如呼吸窘迫综合征、肺炎、COVID-19和急性呼吸窘迫综合征(ARDS)的研究中,对肺内液的表面张力进行定量测量具有重要的生理和临床意义。然而,传统的测量技术如薄膜天平和气泡法,由于小样本量的限制,在临床实践中难以使用。方法设计并试制了一种基于悬滴法的表面张力测量实验装置,详细介绍了该装置的硬件模块和软件设计流程。使用该实验装置,初步测量了4例接受机械通气ARDS患者肺内液样本表面张力,以验证装置的可行性。结果在室温(25℃)条件下,测得纯水和二甲基硅油这两种测试液体的表面张力分别为72.35±1.00 m N/m和21.38±0.61 m N/m,与相同温度下相应文献值72.02 m N/m和21.10 m N/m吻合良好;在25℃时,进一步测得机械通气ARDS患者的肺内液样本表面张力在23.8~53.9 m N/m范围内,在总共48次肺内液表面张力测量中,41次测量的Worthington数大于临界值0.58,表明了测量结果的准确性。结论悬滴法具有样本量小、自动化程度高、无污染等优点,可用于临床ARDS患者肺内液表面张力的快速准确测量。
人体气道被黏液层所覆盖,厚度为2——10μm.黏液是一种凝胶状的糖基化黏蛋白聚合物,它具有复杂的流变性质,如剪切稀化、黏弹性、黏合性等。正常黏液含有97%水和3%固体(黏蛋白、非黏蛋白、盐、脂质和细胞碎片)。在不同的气道表面,黏液的特性也存在差异:在15、16级以前,主要是由凝胶层和纤周层组成,黏液分子量和黏度较大;在15、16级以后,产生黏蛋白的杯状细胞较少,黏液分子量和黏度较小。这些生理性变化使得气道衬里从近端非牛顿、黏性的双层流体过渡到深部含有一定浓度表面活性物质的单层牛顿流体。表面活性物质由II型上皮细胞合成并分泌到肺泡腔中,主要存在于远端气道和肺泡内,通过降低气液界面的表面张力来减少呼吸作功,同时还具有稳定气道,防止肺水肿的出现等功能。表面活性物质由85%磷脂、5%中性脂质和10%特异性蛋白质组成。
疾病状态下,肺内液黏度和表面张力会发生改变。如哮喘、支气管炎、慢性阻塞性肺病(chronicobstructivepulmonarydisease,COPD)和囊性纤维化(cysticfibrosis,CF)等多种气道炎性疾病均伴有气道黏液黏弹性的显著升高。Levy等研究发现,支气管炎或CF患者气道黏液黏度跨越两个以上数量级的范围(0ư16——60Pa·s)。在呼吸窘迫综合征(acuterespiratorydistresssyndrome,ARDS)患者肺部由于富含蛋白质的肺泡水肿液,抑制或破坏表面活性剂的正常功能,导致肺内液表面张力升高。Guido等利用捕获气泡法测量婴儿上气道黏液表面张力,结果表明,在33周妊娠的婴儿样品中,表面张力值超过40mN/m占比为91%,而随着妊娠周期增加,这一比例明显减少。
1、肺内液流变学测量的临床意义
肺内液黏度和表面张力等流变学性质对维持正常的肺功能有着重要的影响。黏液流变学性质的改变影响着气道稳定性、肺的防御屏障和黏液纤毛清除等生理功能,同时在避免呼吸机相关性肺损伤以及新生儿呼吸窘迫综合征(infantrespiratorydistresssyndrome,IRDS)表面活性剂替代治疗上具有重要意义。1ư1维持气道的稳定性由Laplace公式可知:若保持表面张力不变,则肺泡压力随着半径减小而增大,这将导致小肺泡内的气体压缩至与之联通的大肺泡中(见图1);最终会使大肺泡过度膨胀而破裂,而小肺泡趋于塌陷。
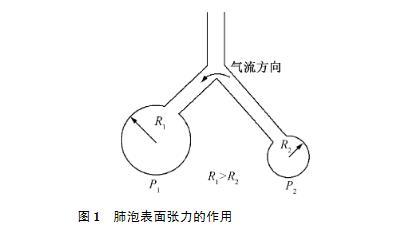
图1肺泡表面张力的作用
实际上,由于肺泡内衬液表面活性物质的存在,使表面张力随着肺泡表面积改变呈动态变化。Halpern等研究证明,表面张力是表面活性物质浓度的递减函数,随着肺泡半径减小,表面活性物质分子更紧密地堆积,从而降低表面张力,削减了较小肺泡排空成较大肺泡的趋势。肺水肿和IRDS等肺部疾病可能导致小气道或肺泡关闭。气道关闭主要由半月形气液界面的形成和顺应性塌陷导致,一般发生在小气道。
一方面,由于半月形气液界面的形成,不稳定的衬里液导致气道阻塞;另一方面,随着气道顺应性塌陷,气道壁黏合在一起进而导致了气道关闭。Kamm等通过实验观察认为,顺应性塌陷很大程度上取决于表面张力对气道壁压力负荷的大小。由于气道被压缩,气液界面的曲率增大会使表面张力变大,进而导致施加在气道壁上的负荷增加,最终影响气道壁的顺应性。
1.2影响肺的屏障与清除功能
由黏液和纤毛两部分组成的气道黏液纤毛清除系统对肺的保护至关重要。黏液部分由上层的凝胶层和下层的纤周层构成。凝胶层含有丰富的黏蛋白和脂质等,呈高黏度的非牛顿液体。纤周层由浆细胞分泌,具有低黏度的特点,为纤毛提供有效的润滑。黏液纤毛清除系统作为肺的天然防御屏障,通过纤毛的摆动使黏液不断运向上呼吸道,清除吸入的颗粒、病原体以及可能损害肺部的溶解性化学物质。黏液纤毛清除功能取决于纤毛及黏液两方面的协同作用,纤毛结构及其功能的改变和黏液性质及其数量的改变都会对黏液纤毛清除功能产生影响。例如,在慢性支气管炎患者的小气道内,因为杯状细胞增生导致纤毛细胞减少,气道分泌液黏度增加,纤毛结构异常;CF患者表现为分泌腺功能紊乱,分泌腺增生,黏液黏度增加,影响黏液正常的流变特性。患者纤毛结构异常或黏液流变学特性改变,结果都会使黏液纤毛清除机制减弱。
1.3避免呼吸机相关性肺损伤
机械通气对于呼吸衰竭、麻醉或肺移植患者的支持必不可少,但使用不当会导致呼吸机相关性肺损伤(ventilator⁃inducedlunginjury,VILI)。VILI是机械通气期间作用于肺组织结构的各种机械力之间相互作用的结果。Perlman等利用共聚焦显微镜实时地观察机械通气时离体灌注大鼠肺泡变形的微力学机制。在保持肺泡内空气压力不变的情况下,他们将液体注入相邻两肺泡中的一个肺泡,由于液体的注入使肺泡内形成新月形气液界面,肺泡隔的曲率发生变化,进而改变肺泡隔两侧的压力差。结果表明,即使在肺泡容积为功能残气量的情况下,充满空气的肺泡也会向相邻的充满液体的肺泡凸出。Chen等研究证明,出现这一现象的原因是充满液体的肺泡表面张力远大于充满空气的肺泡表面张力,进而影响到肺泡扩张的模式。实验和理论计算证明,与气道开放相关的4个可能造成损伤的周期性应力分量(剪切应力、压力、剪切应力梯度、压力梯度)中,压力梯度是造成细胞损伤的主导的因素。Chen等利用胶带撕裂模型,估计对急性肺损伤或者ARDS患者进行机械通气时肺泡重复开放过程中伴随的机械应力大小;结果表明,在肺泡内液表面张力和黏度出现病理性增加的情况下,剪切应力和压力梯度可能增加几个数量级,足以造成肺上皮细胞的损伤甚至脱落。
1.4表面活性剂替代治疗
表面活性剂替代治疗主要用于预防或治疗ARDS,特别是对IRDS的治疗。新生儿出生时正常的表面活性剂磷脂含量约为100mg/kg,但在早产儿中,其含量通常会降至25mg/kg以下。预防或治疗ARDS主要是通过开发功能性表面活性剂来减少表面张力,从而降低呼吸机的使用时间,最小化呼吸机相关性肺损伤。产后递送外源性表面活性剂可以显著降低肺泡液的表面张力,使婴儿能够以较低的肺膨胀压力开始呼吸。在表面活性替代治疗期间,液体表面活性剂混合物通过气管导管喷射到气管中时,它会在气道树中形成向远端传播的液体塞。随着液体塞在气道壁上沉积形成薄膜,液体体积逐渐减小。当液体塞到达气道的分叉点时,将会发生分裂。Levy等提出了液体塞在分叉点的分裂模型,并定义进入分叉点后气道分支的液体体积比为分裂比,其大小取决于液体塞的速度、分叉角、液体表面张力、黏度和密度、气道几何形状、液体塞初始体积等。对液体黏度和表面张力的测量,有利于选择适合的分裂比和驱动压力,从而将表面活性剂液体塞均匀地输送到整个气道树。










